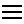Dott.ssa Elisabetta Chessa e Prof. Alberto Cauli
Unità Operativa Complessa di Reumatologia, Policlinico di Monserrato, AOU e Università degli Studi di Cagliari.
CONTENUTI:

Introduzione
La spondilite anchilosante (SA) è una malattia reumatologica infiammatoria cronica che interessa principalmente la colonna vertebrale, causando una caratteristica lombalgia infiammatoria che, se non curata, può nel tempo causare dei danni strutturali fino alla fusione delle vertebre. Il termine spondilite deriva infatti dal greco “spondylos”=vertebre + il suffisso “ite”, che indica il carattere infiammatorio della malattia, mentre anchilosante deriva da “ankylos”, che significa curvo.
La SA fa parte di un gruppo di malattie chiamate spondiloartriti sieronegative (SpA), insieme all’artrite psoriasica, all’artrite reattiva e alle artriti enteropatiche. Queste patologie infatti, seppur differenti, condividono tra loro alcune caratteristiche genetiche e cliniche, come ad esempio il coinvolgimento delle articolazioni periferiche, delle strutture extrarticolari (tendini, legamenti) e di organi come gli occhi e il cuore.
Epidemiologia
La SA è 3 volte più frequente nel sesso maschile, con un picco di insorgenza tra i 20 e i 40 anni d’età. Circa l’80% dei pazienti affetti da SA presenta i primi sintomi prima dei 30 anni, e solo il 5% dopo i 45 anni. La prevalenza della SA nella popolazione generale varia tra 9 e 30 persone ogni 10.000 abitanti.
Caratteristica peculiare di questa malattia è l’elevata associazione con la presenza di un gene, l’allele HLA-B27, che è presente nel 80-90% dei pazienti affetti da SA. Tuttavia, la maggior parte dei soggetti con l’allele HLA-B27 è portatore sano, cioè non si ammala di SA pur evidenziando nei familiari di pazienti affetti da SA un rischio più elevato di sviluppare SA. Pertanto l’HLA-B27 è responsabile di una predisposizione genetica allo sviluppo della SA, ma non è sufficiente, altri geni e fattori ambientali intervengono nel determinare la malattia. Al momento attuale si conoscono 23 sottotipi dell’HLA-B27: nella popolazione sarda il 25% degli individui B27+ presenta il sottotipo B2709, che non si associa allo sviluppo di malattia.
Eziopatogenesi
Le cause della Spondilite Anchilosante non sono state ancora del tutto chiarite. Quello che si sa al momento attuale è che la SA è una malattia dove concorrono più fattori ad innescare il processo patologico. Probabilmente quello che succede è che, in individui con una certa predisposizione genetica (ad esempio la presenza dell’allele HLA-B27 o di altri geni), uno stimolo esterno, come ad esempio una infezione, agisce innescando nel sistema immunitario una serie di risposte ad impronta infiammatoria sulla colonna vertebrale e sulle entesi (inserzione dei legamenti sull’osso).
Manifestazioni cliniche
La manifestazione iniziale è generalmente il dolore di tipo sordo, insidioso, localizzato alla schiena, inizialmente in profondità nella regione bassa o alle natiche, che poi progressivamente tende a salire fino al collo. Il dolore si presenta durante l’inattività (ad esempio durante il riposo notturno) e migliora col movimento. Il paziente può inoltre lamentare stanchezza intensa, malessere generale, perdita di appetito, dolori muscolari, mentre normalmente non presenta febbre.
Oltre alla schiena possono essere presenti dolori a livello di altre articolazioni assiali, come le articolazioni che collegano lo sterno alle coste, alle creste iliache, ai talloni; fino al 30% dei casi può associarsi anche il dolore e la tumefazione di articolazioni periferiche (esempio ginocchia, caviglie o altre); la rigidità con la limitazione nei movimenti della colonna rappresenta una manifestazione più tardiva della malattia, pur essendo spesso il sintomo predominante riferito dal paziente.
Per quanto riguarda altri organi, il paziente con SA può sviluppare l’uveite anteriore, una malattia dell’occhio caratterizzata da importante dolore oculare, fastidio per la luce, rossore e lacrimazione. Il 5-10% dei pazienti può presentare una malattia infiammatoria dell’intestino, che può esordire con dolore addominale, diarrea, riscontro di sangue e muco nelle feci. Tra le manifestazioni extra articolari più gravi, ma anche più rare, possono esserci anche un disturbo della valvola aortica del cuore, del ritmo del cuore e nei casi più inveterati può associarsi anche una fibrosi del polmone.
L’evoluzione della malattia può essere caratterizzata da episodi di riacutizzazioni dolorose, più o meno frequenti, oppure da una lenta progressione continua, o ancora può esserci una evoluzione rapida e severa che nel giro di pochi anni porta a un irrigidimento totale. Se non adeguatamente controllata, l’infiammazione determina progressivamente anchilosi nelle articolazioni sacroiliache del bacino e nelle vertebre lombari, dorsali e cervicali. Nelle forme più severe il paziente malato di SA arriva ad assumere una postura obbligata, con la gobba, la difficoltà a muovere la testa e il ventre bombato, per la respirazione diaframmatica; caratteristico anche il cammino a piccoli passi e lo spostamento di tutto il corpo per guardare a destra ed a sinistra, invece di girare solo la testa. Tale quadro clinico, noto come “l’uomo che non guarda il cielo”, ormai grazie ai progressi nelle terapie è una condizione rarissima.
Diagnosi
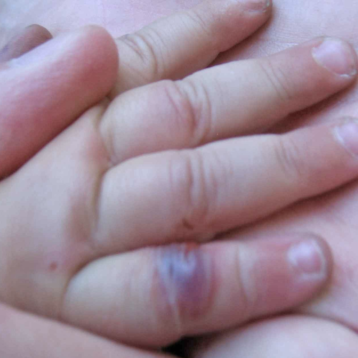
Non esistono markers sierologici specifici per la spondilite anchilosante. Essendo una malattia infiammatoria cronica spesso si accompagna ad un innalzamento degli indici di flogosi. L’HLA-B27 è frequentemente positivo ma la sua presenza non basta a fare diagnosi, né la sua assenza esclude la diagnosi. Gli esami strumentali, e in particolare la radiografia e la risonanza magnetica, permettono di studiare le strutture ossee, articolari e periarticolari e di fare diagnosi differenziale con altre patologie con sintomi simili.
Terapia
ll trattamento della SA non permette di far scomparire la malattia, bensì di indurla in remissione, cioè di farla “addormentare”. L’obiettivo della terapia è permettere al paziente di continuare a fare la vita di tutti i giorni controllando il dolore, prevenendo la progressione del danno e riducendo le complicanze della malattia.
Alla base del trattamento della spondilite ci deve essere sempre un programma di esercizio fisico regolare, che aiuterà il paziente a mantenere la corretta postura, il tono muscolare e la possibilità di movimento, oltre a limitare la progressione verso l’anchilosi e l’osteoporosi. Inoltre, va evitato il fumo.
La terapia farmacologica della SA può avvalersi dell’uso di antinfiammatori, che il paziente assume al bisogno per controllare il dolore, e di farmaci immunosoppressori biotecnologici. I farmaci biotecnologici in particolare hanno rivoluzionato la prognosi della malattia, permettendo di raggiungere lo stato di remissione della malattia e impedendo la progressione nei quadri di spondilite più severi e deformanti.