A cura della Dott.sa Catia Anedda
Medico Reumatologo
CONTENUTI
OSTEOARTROSI
Con il termine osteoartrosi o artrosi si definisce una patologia degenerativa, non infiammatoria, delle articolazioni, ad eziologia ignota, ad insorgenza mono/poli-articolare, di tipo progressivo, caratterizzata da alterazioni a carico della cartilagine articolare e dalla formazione reattiva di tessuto osseo a livello dei margini articolari.
Nonostante il carattere prevalentemente degenerativo, nei vari quadri di artrosi possono essere presenti segni più o meno intensi di infiammazione.
La malattia sembra avere origine da alterazioni della cartilagine che diventano più gravi man mano che la malattia progredisce, mentre le lesioni ossee sono in genere più modeste e vengono ritenute secondarie.
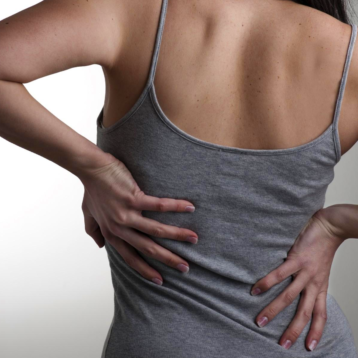
Le manifestazioni cliniche dell’artrosi sono caratterizzate da dolore, limitazioni funzionali, ingrossamento e deformazioni articolari.
CLASSIFICAZIONE
L’importante componente infiammatoria nell’evoluzione del processo artrosico ha indotto gli Autori anglosassoni a preferire il termine di osteoartrite a quello tradizionale di osteoartrosi o di artrosi.
Gli Autori italiani preferiscono, invece, continuare ad usare il termine osteoartrosi o artrosi per evitare confusioni con l’artrite reumatoide o con altre forme di artrite.
La classificazione più comunemente usata distinge un’artrosi primaria, legata ad un’alterazione metabolica primitiva della cartilagine articolare, e un’artrosi secondaria, in cui un evento o una malattia nota sono correlati con la patologia.
Artrosi primaria
Può essere localizzata o generalizzata e viene ulteriormente suddivisa in base alla localizzazione anatomica.
La malattia può colpire qualsiasi articolazione: ginocchia, spalle, anche, piccole articolazioni delle mani, i tratti cervicale e lombare della colonna vertebrale e i dischi intervertebrali.
Artrosi secondaria
Viene suddivisa in base ai fattori eziologici o alle malattie associate.
Vi sono molte condizioni genetiche, traumatiche, metaboliche, endocrine e infettive che possono portare a quadri di artrosi secondaria.
Vengono interessate diverse sedi articolari in rapporto a fattori causali differenti (ginocchio varo, sublussazione congenita dell’anca, etc.).
Un caso particolare è costituito della discoartrosi, denominata anche artrosi del rachide.
Una classificazione così semplice e schematica può tuttavia non essere del tutto corretta, poiché esistono potenzialmente delle correlazioni e delle interferenze dell’artrosi secondaria nell’ambito delle cosiddette forme primarie.
EPIDEMIOLOGIA
In Italia le malattie reumatiche colpiscono cinque milioni e mezzo di abitanti, cioè un decimo della popolazione. L’artrosi è di gran lunga l’affezione più frequente fra i pazienti reumatici e va progressivamente aumentando di frequenza con l’età.
Frequenza della localizzazione artrosica:
- colonna lombare 33%
- colonna cervicale 30%
- ginocchio 27%
- anca 25%
- colonna cervicale in toto 24%
- più articolazioni 13,9%
- mani 11%
- altre sedi 10%
- piedi 9%
- colonna dorsale 0,9%
Sembra accertato che, in rapporto all’età, alcune articolazioni siano colpite con particolare frequenza. Precocemente interessata (sotto i 30 anni) è la colonna vertebrale; dopo i 30 anni l’articolazione del ginocchio; dopo i 40 le articolazioni della mano, anca e piede.
In rapporto all’età anche il numero di articolazioni colpite è diverso e generalmente va aumentando con il trascorrere degli anni.
L’artrosi colpisce più frequentemente le donne che gli uomini.
Tale frequenza è più evidente dopo i 55 anni quando si riscontra il maggior numero di casi di artrosi mentre prima, e soprattutto fino ai 45 anni, l’artrosi colpisce più frequentemente gli uomini. Tra i 45 ed i 55 anni la frequenza è pressoché uguale nei due sessi.
La precocità di insorgenza negli uomini può essere ricondotta all’attività lavorativa; nelle donne il più frequente riscontro dopo i 55 anni può invece dipendere da alterazioni del metabolismo osseo riconducibile a modificazioni ormonali
CAUSE E FATTORI DI RISCHIO
Questa malattia insorge quando una sola causa, purché di importanza adeguata, oppure diverse cause associandosi fra loro mettono in moto una lenta, progressiva e irreversibile alterazione delle strutture portanti dell’articolazione, in particolare cartilagine e osso subcondrale.
L’origine della malattia è da attribuirsi a diversi fattori:
- Età: la cartilagine che riveste le articolazioni tende a consumarsi con il passare degli anni
- Malformazioni congenite o acquisite: fanno compiere movimenti non corretti alle articolazioni
- Eccessivo carico: le articolazioni vengono sottoposte ad un onere abnorme a causa del lavoro svolto o di un’attività sportiva troppo intensa
- Sovrappeso e obesità: i chili in eccesso causano un carico sulle articolazioni che può “rovinare” la cartilagine
- Ereditarietà: chi ha precedenti familiari corre maggiori rischi per una possibile predisposizione
- Presenza di altre malattie reumatiche (es. artrite)
QUADRO CLINICO
Aspetti generali
Il quadro clinico dell’artrosi si caratterizza per il suo polimorfismo.
Dolore, limitazione funzionale e rigidità mattutina sono le manifestazioni cliniche più caratteristiche.
La comparsa di episodi di flogosi acuta può costituire la conseguenza di microtraumi, sovraccarico funzionale, e/o di una concomitante patologia da microcristalli (gotta, condrocalcinosi, malattia da microcristalli di idrossiapatite).
Dolore
L’artrosi affiora all’evidenza clinica quando compare il dolore che induce il paziente a rivolgersi al medico. In linea generale, a differenza di quanto si osserva nell’artrite reumatoide, il dolore e la limitazione funzionale tendono ad attenuarsi con il riposo e, quindi, durante la notte. Nelle articolazioni portanti, la sintomatologia dolorosa è generalmente diurna con esacerbazione pomeridiana-serale.
Limitazione funzionale
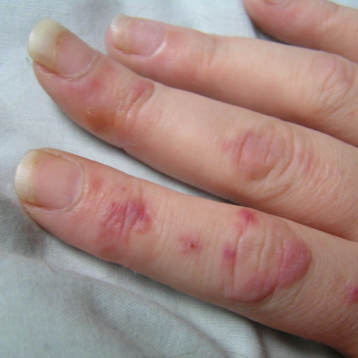
Nelle fasi iniziali della malattia, la limitazione funzionale è strettamente legata al dolore, che il paziente vuole risparmiarsi. La limitazione funzionale e il conseguente vario grado di disabilità assumono particolare rilievo quando vengono colpite le articolazioni “portanti” (anca e ginocchio). L’artrosi del pollice può compromettere la funzione prensile della mano con conseguenze negative per il compimento di particolari gestualità lavorative.
Rigidità articolare
La rigidità mattutina è generalmente di breve durata (di solito inferiore al quarto d’ora). La sensazione di cedimento e/o d’insicurezza all’inizio del movimento, dopo un periodo più o meno prolungato di riposo, è una caratteristica espressione dell’artrosi a livello delle articolazioni portanti.
DIAGNOSI
Molti tendono a dedicare scarsa attenzione alla diagnosi precoce dell’artrosi e all’individuazione delle condizioni pre-artrosiche. L’artrosi, cioè, continua a venir considerata espressione quasi scontata della vecchiaia. Tale diffuso atteggiamento oggi va rivisto, poiché è possibile individuare espressioni precoci del processo artrosico, e poiché si stanno sviluppando programmi di prevenzione e di terapia razionale che rimarrebbero senza vantaggio se si persistesse nell’attitudine ad accettare l’artrosi come “acciacco inevitabile dell’età”. La diagnosi di artrosi si fonda sulla combinata presenza di segni clinici e radiologici della malattia.
INDAGINI DI LABORATORIO E STRUMENTALI
Nell’artrosi non sono state finora rilevate anomalie dei dati di laboratorio, utili ai fini diagnostici e per il monitoraggio della malattia.
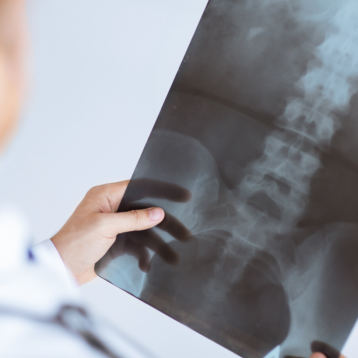
La radiologia tradizionale mantiene un indiscusso valore nella diagnosi e nella stadiazione dell’artrosi.
Le principali espressioni del processo artrosico sono gli osteofiti, l’osteosclerosi subcondrale, il restringimento dell’interlinea articolare, i geodi.
L’ecografia articolare si va rivelando metodica capace di fornire utili informazioni ai fini della diagnosi precoce e nel monitoraggio dell’evoluzione dell’artrosi.
L’impiego di sonde ad alta frequenza consente un’attendibile esplorazione della cartilagine articolare. Il limite principale della metodica consiste nel fatto che l’esplorazione non riguarda l’intera superficie cartilaginea.
L’artroscopia, in determinate situazioni, può fornire un utile contributo alla diagnosi di artrosi, anche se non costituisce una metodica di primo impiego.
DECORSO E PROGNOSI
Un luogo comune, rivelatosi non fondato, è quello relativo al carattere costantemente irreversibile delle lesioni artrosi che; il decorso dell’artrosi è lento e non prevedibile per quanto concerne l’entità della compromissione funzionale.
La rapidità di progressione del processo artrosico presenta un’ampia variabilità inter-individuale.
I quattro indici più spesso considerati per valutare il miglioramento della patologia sono: il dolore, la valutazione globale del paziente circa il proprio stato di malattia, il range di movimento delle articolazioni colpite e la valutazione globale del medico circa lo stato di malattia.
Seguono nell’ordine: la rigidità articolare, l’influenza della malattia sul sonno, il tempo di percorrenza di distanze prefissate, l’interferenza della malattia con le normali attività quotidiane, la dolorabilità articolare, il consumo di antalgici, la tumefazione articolare.
ARTROSI E LAVORO
Esistono attività lavorative che costituiscono un valido esempio di quanto l’iterazione degli stessi gesti, una postura viziata, il sovraccarico funzionale possano, con il passare del tempo, produrre danni osteo-articolari definitivi.
Possono citarsi, ad esempio, la cifosi dei facchini, la coxartrosi delle mondine, la scoliosi dei violinisti, il dorso curvo dei dentisti, la lombartrosi dei lavoratori agricoli, etc.
A rischio maggiore di coxartrosi risultano inoltre i lavoratori edili e i vigili del fuoco.
Sedi predilette dell’artrosi da utensili vibranti (martelli pneumatici, perforatrici pneumatiche, trapani, etc.) sono il gomito, la mano, il polso e, in misura minore, la spalla.
La pratica di un’attività sportiva rappresenta un potenziale fattore di rischio artrosico in tutti quei casi in cui si realizza un sovraccarico funzionale intenso e prolungato dell’articolazione.
PREVENZIONE
Alcuni semplici accorgimenti possono risultare importanti nel limitare l’evoluzione del danno articolare e nel ridurre la sintomatologia in corso di artrosi.
Tali misure debbono essere valutate per ogni singolo caso in rapporto alle condizioni generali del paziente, alla localizzazione e gravità della malattia.
Riduzione del sovrappeso corporeo
L’obesità rappresenta un fattore predisponente ed aggravante di molte forme di artrosi in virtù del sovraccarico funzionale che impone alle articolazioni portanti.
Una graduale riduzione del peso corporeo in rapporto all’età, alle condizioni generali del soggetto e alle eventuali patologie associate, è indispensabile per non vanificare gli effetti di altre terapie.
Correzione di eventuali alterazioni metaboliche
È opportuno accertare l’eventuale presenza in ogni paziente artrosico di diabete mellito, di alterazioni del metabolismo lipidico e di iperuricemia, provvedendo poi attraverso il trattamento dietetico e/o farmacologico alla loro correzione.
Adozione di posture idonee diurne e notturne
Una corretta posizione del corpo durante il sonno si ottiene dormendo su di un materasso o su di un letto rigido ed utilizzando un guanciale basso.
Durante il riposo è consigliabile la posizione supina o laterale, mentre deve essere evitata la posizione prona che tende ad accentuare la lordosi lombare e obbliga alla rotazione forzata persistente del collo.
La mattina, per infilarsi le calze, ricordarsi di stare seduti, mantenendo la schiena ben dritta.
Una corretta posizione seduta si ottiene se si usa una sedia rigida in modo che la colonna vertebrale aderisca completamente allo schienale (posizione a 90°). Devono essere inoltre evitati i sedili troppo bassi.
Alla guida dell’automobile è bene sedersi il più possibile vicini al volante in modo da tenere gli arti inferiori flessi. Il collo e il dorso vanno appoggiati allo schienale evitando di piegarsi in avanti.
Quando cade un oggetto a terra o si deve sollevare un peso dal suolo è opportuno flettere leggermente le ginocchia e non la colonna.
È buona regola evitare la posizione eretta prolungata mentre è raccomandabile cambiare spesso posizione sia durante le ore lavorative che nei momenti di riposo.
In ufficio, considerato il tempo che si trascorre lavorando, l’ideale sarebbe una sedia ergonomica e un poggiapiedi.
Davanti allo schermo del computer il collo non va incassato tra le spalle, né tenuto proteso in avanti come normalmente si tende a fare.
Nell’artrosi delle mani ogni attività che comporti rischi di microtraumi, insulti termici o contatto con acqua dovrebbe essere svolta utilizzando guanti di cotone, protetti da guanti di gomma lunghi.
Nel caso di localizzazioni a livello del piede dovrebbe essere evitato l’uso di calzature a punta e con tacchi alti.
Non tutti gli sport fanno bene soprattutto alla schiena. L’unico veramente indicato per la prevenzione e la cura delle patologie legate alla colonna vertebrale è il nuoto.
L’esercizio fisico è consigliato per tutte le forme di artrosi perché mantiene movimenti ampi delle articolazioni, contrasta le deformazioni favorite dalle cattive posizioni e rinforza i muscoli vicini alle articolazioni. Ottimi sono anche lo stretching e lo yoga.
I microtraumatismi cronici, che si susseguono durante le normali attività quotidiane, svolgono un ruolo importante nell’insorgenza e nell’evoluzione delle lesioni degenerative e nelle manifestazioni cliniche dell’artrosi.
Un’adeguata protezione delle articolazioni maggiormente esposte si può ottenere tramite alcuni provvedimenti ortesici:
- Ortesi
- Collari
- Busti, corsetti semirigidi, corsetti gessati
- Apparecchi gessati, docce, etc.
- Bastoni semplici, stampelle
- Girelli
- Tutori
- Apparecchi per trazione
Le ortesi possono essere prescritte solo dopo un’attenta valutazione clinica con definizione dello stadio della malattia; devono essere concepite e modellate in funzione di ciascun paziente dopo indagine accurata sulla disponibilità psicologica del malato ad accettare questo tipo di presidio terapeutico.
TERAPIA
Terapia fisica
Può rappresentare un utile ausilio purché sia inserita in un razionale programma terapeutico e non venga ritenuta un’alternativa alla terapia farmacologica.
Terapia farmacologica
Non esiste una cura definitiva per l’osteoatrosi. Tuttavia, esistono diversi trattamenti in grado di migliorare la qualità della vita del malato.
I farmaci attualmente disponibili sono in grado di:
- alleviare il dolore
- mantenere e/o facilitare il movimento delle articolazioni
- rallentare la progressione dei danni
Le vie di somministrazione possono essere diverse in rapporto alle caratteristiche del farmaco e del paziente:
- per bocca
- attraverso iniezioni intramuscolari, endovenose e sottocutanee
- con infiltrazioni nelle articolazioni colpite
- con cerotti, gel, pomate da applicare sulla parte dolorante
Antinfiammatori non-steroidei (FANS)
I FANS rappresentano uno strumento indispensabile nel trattamento sintomatico dell’artrosi.
Oltre all’attività antinfiammatoria esplicano una più o meno spiccata azione analgesica e antipiretica.
L’effetto analgesico è il primo a comparire, ma scompare altrettanto rapidamente alla cessazione della somministrazione. L’azione antipiretica è costante ma variabile da un composto all’altro. Tutti i FANS vanno impiegati con la massima cautela nei pazienti con una storia di ulcera peptica e in genere non andrebbero prescritti nei soggetti portatori di ulcera attiva.
Particolare attenzione va attribuita alle interazioni farmacologiche dei FANS con altre classi di farmaci.
La prescrizione di un FANS richiede particolare prudenza nei pazienti in terapia con antidiabetici o con anticoagulanti per via orale e negli anziani spesso affetti da altre patologie a carattere cronico, e perciò costretti ad assumere vari farmaci indispensabili per la vita.
Attualmente vengono utilizzati anche i “COXIBs”, che sono FANS a tutti gli effetti ma hanno la capacità di attenuare il dolore senza causare disturbi allo stomaco e ai reni.
I nuovi farmaci (celecoxib e rofecoxib), infatti, agiscono bloccando uno specifico enzima che provoca la liberazione di sostanze responsabili dell’infiammazione e del dolore, la ciclossigenasi 2 (Cox 2). In tal modo, bloccano o riducono l’infiammazione e il dolore. Al contrario dei comuni FANS che non riescono a distinguere tra i diversi enzimi, non bloccano invece la ciclossigenasi 1 (Cox 1), una sostanza simile alla Cox 2 ma che, oltre a stimolare la produzione delle sostanze responsabili del dolore, agisce favorendo la liberazione di altre sostanze che proteggono lo stomaco.
Analgesici
Nella terapia sintomatica dell’artrosi vengono normalmente utilizzati gli analgesici minori, farmaci molto diversi fra loro per struttura chimica, meccanismo d’azione ed effetti terapeutici.
Terapia intra-articolare
Questo tipo di terapia, effettuata con iniezioni nell’articolazione interessata, ha lo scopo di ottenere un potenziamento in loco dell’azione farmacologica, attraverso l’aumento della concentrazione del farmaco nella zona colpita e di conseguenza diminuire gli effetti generali indesiderati.
Le articolazioni “facili” da infiltrare sono rappresentate dal ginocchio, dalla spalla e dalle articolazioni delle dita. Una maggiore difficoltà presentano il polso, la caviglia e il gomito, mentre ancora più difficili risultano le articolazioni del piede e soprattutto le coxo-femorali.
Tra i farmaci utilizzati per via intra-articolare nel trattamento dell’artrosi, ricordiamo i corticosteroidi (cortisonici), gli anestetici, alcuni FANS e l’acido ialuronico.
Glucosamina solfato
La glucosamina solfato viene impiegata da molti anni come terapia di fondo dell’artrosi; è un antiartrosico ad azione lenta in grado di rallentare anche il processo di degradazione della cartilagine.
La glucosamina solfato può essere utile soprattutto quando:
- l’artrosi è nelle fasi iniziali o moderate
- i danni della cartilagine non sono ancora molto estesi
Questo farmaco è ben tollerato e non sono stati evidenziati effetti indesiderati su cuore, circolazione e sistema nervoso.
Terapia chirurgica
La chirurgia viene di solito utilizzata nelle forme più serie di artrosi, quando il dolore e la difficoltà di movimento sono molto accentuati.
Gli interventi prevedono la sostituzione dei due capi ossei (due estremità delle ossa che incontrandosi e incastrandosi l’uno sull’altro formano l’articolazione) malati con protesi che si articolano tra loro e permettono di muoversi.
L’intervento più diffuso è quello all’anca, in cui una protesi sostituisce la testa del femore o l’acetabolo, cioè la cavità dell’anca in cui appoggia il femore.
L’unico problema è quello della durata della protesi, che è di circa 10-20 anni.
Per questo, di solito, è consigliabile operare pazienti oltre i 60 anni di età.
Anche la protesi del ginocchio, che sostituisce le porzioni articolari della tibia e del femore, si sta sempre più diffondendo. La durata della protesi è paragonabile a quella dell’anca.
Nei casi più seri di artrosi della spalla, si può impiantare una protesi che garantisce una buona mobilità.
Meno diffusa, invece, è la protesi della caviglia che è riservata alle situazioni gravi.
Le principali controindicazioni per il trattamento chirurgico comprendono condizioni generali non soddisfacenti, affezioni vascolari periferiche, neuropatie, affezioni neuromuscolari e processi infettivi in atto.
Dopo trattamento chirurgico, è indispensabile per il paziente seguire un programma di riabilitazione post-operatoria, i cui obiettivi sono di ottenere da un lato la massima escursione articolare con un buon controllo muscolare e dall’altro un rapido ritorno alle comuni attività della vita quotidiana.